 Информация
Информация
Метотрексат (МТХ), основной препарат для лечения ревматоидного артрита (РА), обладает ограниченной биодоступностью при приеме внутрь в дозе выше 15 мг. Показано, что пероральный прием МТХ в разделенной дозе (утром и вечером в тот же день) приводит к повышению уровня препарата в крови по сравнению с однократным приемом, однако его влияние на клиническую эффективность неизвестно. Таким образом, мы планировали сравнить эффективность, безопасность и переносимость пероральной разделенной дозы с однократной дозой MТХ один раз в неделю при РА.
Методы
В это многоцентровое (шесть центров) открытое (исследователи ослеплены) РКИ были включены пациенты с ревматоидным артритом (по критериям ACR/EULAR 2010 г.), в возрасте 18-60 лет, серопозитивные (по РФ или АЦЦП), продолжительность заболевания < 5 лет, не принимающие базисные противовоспалительные препараты (БПВП) (за исключением гидроксихлорохина и/или низких доз преднизолона), но с активным заболеванием (количество болезненных суставов ≥4 и количество припухших суставов ≥2 по классификации DAS28).
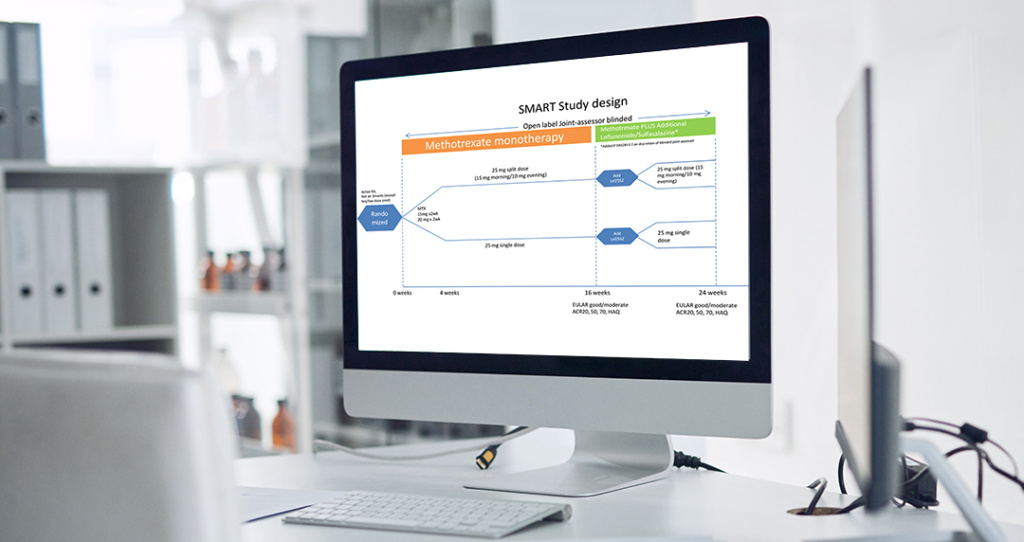
Пациенты были рандомизированы 1:1 (онлайн-генератором) и распределены (методом конвертов) на однократную дозу (25 мг), либо на разделенную дозу (10 мг утром, 15 мг вечером в тот же день) один раз в неделю в течение 24 недель. Активность заболевания оценивали по DAS28 (по СОЭ) через 16 и 24 недель. Через 16 недель можно было добавить либо лефлуномид, либо сульфасалазин, если DAS28≥3,2. (рис. 1) Первичной конечной точкой был хороший ответ по классификации EULAR через 24 недели, а вторичной конечной точкой был ответ по классификации EULAR через 16 недель, DAS28, ACR20, 50, 70 и опросник состояния здоровья (HAQ) через 16 и 24 недель.
Показатели безопасности включали лабораторные отклонения. Непереносимость метотрексата оценивалась по шкале MISA. Анализ проводился в зависимости от назначенного лечения, и недостающие данные учитывались по методу перенесенного последнего наблюдения (locf), а отсутствие ответа было отнесено к категориальным переменным. Регистрация исследования CTRI/2021/02/03136
Результаты
253 пациента (83% женщин) с возрастом и длительностью заболевания (среднее ± SD) 42,2±10,4 и 2,1±1,5 года были рандомизированы в группы с разделенной дозой (n=128) и однократной дозой (n=125). Исходный уровень DAS28 был сопоставим — 6,5±1,0 и 6,6±1,0 (р=0,554), но после 16 недель монотерапии MTX уровень DAS28 был значительно ниже в группе с разделенной дозой (4,4±1,4), чем в группе с однократной дозой (5,1±1,5, р< 0,001).
Через 16 недель наблюдался значительно более высокий положительный ответ по EULAR (разница 12,3%, ДИ от 12,4 до 66); ACR20 (разница 24,6%, ДИ от 13,1 до 36), ACR50 (разница 19,5%, ДИ от 7,5 до 31,5%) и ACR70 (разница 12,2%, ДИ от 2,5 до 28,9) в группе с разделенной и однократной дозой, соответственно. Меньшее количество пациентов в группе с разделенной дозой (35%) по сравнению с группой с однократной дозой (54,5%, р=0,005) начали получать дополнительный БПВП через 16 недель; лефлуномид был начат у 34 (30%) и 54 (49%) пациентов, а сульфасалазин — у 6 пациентов в каждой группе.
Через 24 недели уровень DAS28 был значительно ниже в группе с разделенной дозой (4,1±1,5) по сравнению с группой с однократной дозой (4,5±1,5, р=0,03), однако различий в других показателях эффективности не было (таблица 1). Не было никакой разницы в показателях опросника состояния здоровья (HAQ) через 16 или 24 недели. Не было зафиксировано каких-либо серьезных нежелательных явлений, но наблюдалась значительно более высокая частота повышения уровня печеночных трансаминаз через 16 недель и их персистирующего повышения в группе с разделенной дозой. Частота лейкопении была выше в группе, получавшей однократную дозу, через 24 недели (таблица 2). Не было отмечено существенной разницы в симптомах непереносимости между группами. (Таблица 2)
Вывод
Пероральная разделенная доза МТХ, назначаемая один раз в неделю пациентам с РА, имела значительно более высокую эффективность и снижала потребность в дополнительных БПВП по сравнению с однократной дозой МТХ, назначаемой один раз в неделю. В группе, получавшей раздельную дозу, не было отмечено серьезных нежелательных явлений, но наблюдалось незначительное увеличение частоты персистирующего повышения уровня печеночных трансаминаз.
Chandra Bhushan Prasad, Varun Dhir, Ranjan Gupta, Koshy Nithin Thomas, Devarasetti phani kumar, Venkatesh S Pai, Avinash Jain, Shankar Naidu, Priya Saini, Leishangthem Bidyalaxmi, Aastha Khullar, Ramesh Manthri, Shefali Sharma, Aman Sharma, Amita Aggarwal and Sanjay Jain
Arthritis Rheumatology, volume 75, suppl 9. Abstract number 1583, November 23, 2023
Comparison of Two Dosing Schedules for Oral Methotrexate (Split-Dose versus Single-Dose) Once Weekly in Patients with Active Rheumatoid Arthritis: A Multicenter, Open Label, Parallel Group, Randomized Controlled Trial (SMART Study)
Background/Purpose:
Methotrexate (MTX), the anchor drug for rheumatoid arthritis (RA), has limited bioavailability above an oral dose of 15 mg. Split-dose oral MTX (morning, evening same day) has been shown to lead to higher blood levels compared to single-dose, however, its effect on clinical efficacy is unknown. Thus, we planned to compare the efficacy, safety and tolerability of oral split-dose to single-dose MTX once a week in RA.
Methods
This multicenter (six centers), open-label (assessor blinded) RCT recruited patients with Rheumatoid arthritis (2010 ACR/EULAR), 18-60 years of age, seropositive (RF or ACPA), disease duration < 5 years, not on DMARDs (except hydroxychloroquine and/or low-dose prednisolone) but with active disease (TJC28 ≥4 and SJC28 ≥2).
Patients were randomized 1:1 (online generator) and allocated (concealed using SNOOSE) into either single dose (25 mg) or split-dose (10 mg morning, 15 mg evening, same day) once weekly MTX for 24 weeks. Disease activity was assessed by DAS28(ESR) at 16 and 24 weeks. At 16 weeks, either leflunomide or sulfasalazine could be added if DASS28≥3.2. (Figure 1) Primary outcome was EULAR good response at 24 weeks, and secondary outcomes were EULAR response at 16 weeks, DAS28, ACR20, 50, 70 and HAQ at 16 and 24 weeks.
Safety outcomes included laboratory abnormalities. Intolerance to methotrexate was assessed using MISA score. Analysis was by intention-to-treat and missing data was accounted by last-observation-carried-forward (locf), and non-response was imputed for categorical variables. Trial registration CTRI/2021/02/03136
Results
253 patients (females 83%), with age and disease duration (mean ± SD) of 42.2±10.4 and 2.1±1.5 years, were randomized to split-dose (n=128) and single-dose (n=125) group. Baseline DAS28 was comparable, 6.5±1.0 and 6.6±1.0 (p=0.554), but after 16 weeks of MTX monotherapy, DAS28 was significantly lower in split-dose (4.4±1.4) than single-dose (5.1±1.5, p< 0.001) group.
At 16 weeks, there was significantly higher EULAR good response (difference 12.3%, CI 12.4 to 66); ACR20 (difference 24.6%, CI 13.1 to 36), ACR50 (difference 19.5%, CI 7.5 to 31.5%) and ACR70 (difference 12.2%, CI 2.5 to 28.9) in split versus single-dose group. Fewer patients in the split-dose (35%) compared to single-dose (54.5%, p=0.005) group were started on additional DMARD at 16 weeks; leflunomide was started in 34 (30%) and 54 (49%), and sulfasalazine in 6 each. At 24 weeks, there was significantly lower DAS28 in split-dose (4.1±1.5) compared to single-dose (4.5±1.5, p=0.03) group, however, no difference in other efficacy measures (Table 1).
There was no difference in HAQ scores at 16 or 24 weeks. There was no major AE, but significantly higher frequency of transaminitis at 16 weeks and persistent transaminitis in split-dose group. Frequency of leucopenia was higher in single-dose group at 24 weeks (Table 2). No significant difference in symptoms of intolerance between groups. (Table 2)
Conclusion
Oral split-dose MTX given once weekly in RA patients had significantly higher efficacy and reduced the need for additional DMARDs, compared to single-dose MTX given once a week. There was no major AE, but slight increase in frequency of persistent transaminitis in split-dose group.