Цели
Цели
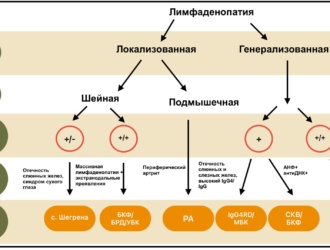
Изучить связь между заболеваниями пародонта и развитием воспалительных артритов в популяции.
Методы
В общей сложности было зарегистрировано 489 125 участников из Биобанка Великобритании, не имевших ранее в анамнезе ревматоидного артрита (РА), аксиального спондилоартрита (АС) и псориатического артрита (ПсА). Первичной конечной точкой была частота воспалительных артритов (которая представляла собой комбинацию РА, АС и ПсА) в зависимости от заболеваний пародонта, о которых сообщали сами пациенты. Для оценки связи между этими состояниями была использована модель пропорциональных рисков (регрессии Кокса) в четырех различных моделях.
Результаты
86 905 человек были отнесены к категории лиц с заболеваниями пародонта и 402 220 пациентов без них. Регрессия Кокса показала, что наличие заболеваний пародонта было независимым предиктором возникновения комбинированных исходных точек воспалительных артритов, что также соответствовало РА и АС.
Было обнаружено, что значимые ассоциации были последовательными в четырех моделях Кокса и воспроизводились даже тогда, когда для определения заболеваний пародонта использовались различные критерии. Анализ подгрупп показал, что заболевания пародонта были связаны с повышенным риском развития РА у лиц младше 60 лет, и этот риск был постоянным как для пациентов мужского и женского пола, так и для пациентов с серопозитивным/серонегативным РА.
Вывод
Заболевания пародонта, о которых сообщалось самостоятельно пациентами, связаны с частотой воспалительных артритов у участников, включенных в Биобанк Великобритании, особенно в случае с РА и АС. Для раннего выявления заболевания и снижения этого риска может быть рекомендовано повышенное клиническое внимание к заболеваниям пародонта и оптимальная стоматологическая помощь таким пациентам.
Hae-Ryong Yun, Hee Byung Koh, Jung Tak Park, Seung Hyeok Han, Shin-Wook Kang, Tae-Hyun Yoo, Sung Soo Ahn
Rheumatology (Oxford), July 2023,Volume 12, kead 345
10.1093/rheumatology/kead345
Presence of periodontal disease and the incidence of inflammatory arthritides in the general population: data from the UK Biobank
Objectives
To investigate the association between periodontal disease and the development of inflammatory arthritides in the general population.
Methods
In total, 489 125 participants from the UK Biobank without a previous history of RA, AS and PsA were enrolled. The primary outcome was the incidence of inflammatory arthritides, which was a composite of RA, AS and PsA according to the presence of periodontal disease based on self-reported oral health indicators. Multivariate Cox proportional hazard regression analyses using four different models were performed to assess the association between periodontal disease and inflammatory arthritides development.
Results
In all, 86 905 and 402 220 individuals were categorized as with and without periodontal disease, respectively. Cox hazard analysis indicated that the presence of periodontal disease was an independent predictor of the occurrence of composite outcomes of inflammatory arthritides, which was also consistent for RA and AS.
Significant associations were found to be consistent in the four Cox models and were replicated even when different criteria were used to define periodontal disease. Subgroup analyses indicated that periodontal disease was associated with an increased RA risk in those aged <60 years, and this risk was persistent for both male and female patients and for patients with seropositive/seronegative RA.
Conclusion
Self-reported periodontal disease is associated with inflammatory arthritides incidence in participants included in the UK Biobank, particularly for RA and AS. Higher clinical attention and optimal dental care in patients with signs of periodontal disease may be recommended for early disease detection and for reducing this risk.